Mọi cặp vợ chồng thứ năm trên thế giới đều mong có con. Người ta ước tính rằng ở Ba Lan, vấn đề vô sinh ảnh hưởng đến hơn một triệu cặp vợ chồng. Thông thường, cơ hội duy nhất của họ để mang thai và sinh con là cái gọi là thụ tinh nhân tạo, tức là phương pháp trong ống nghiệm.
Hàng năm, hơn 2.000 các cặp vợ chồng đã kết hôn ở Ba Lan quyết định điều trị trong ống nghiệm (thụ tinh trong ống nghiệm). Có nhiều lý do cho việc này. Đôi khi đây là những niềm tin tôn giáo vì Giáo hội Công giáo phản đối việc sử dụng các kỹ thuật hỗ trợ sinh sản. Nó cũng thường là sự thiếu hiểu biết. Bác sĩ đa khoa, đặc biệt là ở các thị trấn nhỏ, không nói với bệnh nhân của họ rằng mặc dù hiếm muộn, họ vẫn có cơ hội sinh con. Những người này, tự bỏ mặc, từ bỏ việc có con hoặc bắt đầu lang thang quanh 18 trung tâm thực hiện các thủ tục như vậy ở Ba Lan. Không biết cái nào là tốt nhất cho họ, họ lãng phí thời gian, sự kiên nhẫn và tiền bạc. Tuy nhiên, thông thường, các cặp vợ chồng không quyết định thụ tinh nhân tạo do thiếu kinh phí.
Điều trị vô sinh trong ống nghiệm - bằng chi phí của bạn
Tổ chức Y tế Thế giới WHO đã công nhận vô sinh là bệnh xã hội. Ở nhiều nước châu Âu, các phương pháp hỗ trợ sinh sản được trợ cấp hoặc hoàn trả toàn bộ. Ở Ba Lan, chúng tôi phải trả hầu hết mọi thứ từ tiền túi của mình - cho thuốc, xét nghiệm, thăm khám và toàn bộ quy trình. Điều này cho tổng số khoảng 9 nghìn. PLN, nhưng chi phí thường cao hơn, vì lần thử đầu tiên thường không thành công. Và thủ tục phải được lặp đi lặp lại, đôi khi nhiều lần. Bạn thanh toán tại các tổ chức tư nhân và nhà nước, ít hơn một chút trong các tổ chức sau.
Những bậc cha mẹ tương lai tuyệt vọng thường vay nợ để có con. Họ cảm thấy bị nhà nước lừa, vì họ đóng thuế, phí bảo hiểm và không nhận lại được gì. Những người phẫn nộ viết trên diễn đàn Internet rằng tiền của họ trang trải chi phí điều trị bệnh "theo yêu cầu của họ", chẳng hạn như ung thư phổi ở người nghiện thuốc lá nặng hoặc ung thư gan ở người nghiện rượu, và rằng không ai quan tâm đến bệnh của họ mà không có lỗi.
Vô sinh đến từ đâu
Vô sinh được định nghĩa là khi một cặp vợ chồng giao hợp không được bảo vệ hai hoặc ba lần một tuần, nhưng người phụ nữ không có thai trong vòng một năm. Các bác sĩ ước tính rằng khoảng 30%. nguyên nhân của các vấn đề về sinh sản nằm ở người phụ nữ và ở người đàn ông. Trong khoảng 30 phần trăm. các trường hợp được cho là vô sinh trong hôn nhân ("lỗi" nằm ở cả hai bên) và chiếm 10-14%. những trường hợp không thể giải thích là nguyên nhân dẫn đến vô sinh.
Khả năng sinh sản của phụ nữ giảm dần theo tuổi tác, bởi vì theo thời gian, ngày càng có nhiều chu kỳ rụng trứng. Ngược lại, ở nam giới, tình trạng tinh dịch kém đi (theo báo cáo của WHO). Ngày càng có ít tinh trùng xuất tinh, và hơn nữa, chúng có chất lượng kém hơn, kém di động, khả thi và có những khiếm khuyết trong cấu trúc.
Nguyên nhân của vô sinh
Tại người phụ nữ
- rối loạn rụng trứng hoặc rụng trứng (bao gồm hội chứng buồng trứng đa nang và các rối loạn nội tiết khác),
- tắc nghẽn ống dẫn trứng,
- lạc nội mạc tử cung,
- khuyết tật bẩm sinh hoặc mắc phải của cơ quan sinh sản (ví dụ như dính trong tử cung, u xơ tử cung),
- rối loạn miễn dịch học (bao gồm chất nhầy cổ tử cung không có lợi cho tinh trùng, sự hiện diện của các kháng thể cản trở quá trình thụ tinh và làm tổ của phôi),
- phôi thai nội mạc tử cung,
- dùng thuốc làm gián đoạn chu kỳ kinh nguyệt.
Tại người đàn ông
- giãn tĩnh mạch thừng tinh,
- nhiễm trùng hệ thống và sinh sản (ví dụ như quai bị ở trẻ em trai),
- đái tháo đường (thiếu tinh hoàn trong bìu),
- xoắn của tinh hoàn xung quanh thừng tinh,
- chấn thương tinh hoàn, quá nóng của bìu,
- tắc nghẽn đường thoát của tinh trùng,
- rối loạn nội tiết tố,
- xuất tinh ngược dòng (tinh dịch đi đến bàng quang)
- hóa trị và xạ trị, dùng một số loại thuốc,
- ảnh hưởng đến môi trường (ví dụ: tiếp xúc với kim loại nặng).
Vô sinh thứ phát
Phụ nữ đã từng sinh con có thể khó mang thai trở lại. Đây là trường hợp, ví dụ, bởi vì:
- cô ấy lớn hơn;
- viêm nhiễm sau sinh hoặc các thủ thuật ngoại khoa đã gây ra các dính ở cơ quan sinh sản;
- sau khi sinh con, kèm theo ra máu nhiều, sự cân bằng nội tiết tố đã bị xáo trộn;
- số lượng tinh trùng giảm và chất lượng tinh trùng của chồng tôi cũng giảm sút (do anh ấy làm nghề độc hại).
Nó cũng có thể là đứa con đầu tiên chỉ đơn giản là một cặp vợ chồng - cả hai đều bị khiếm khuyết di truyền khiến không thể duy trì thai kỳ, nhưng nó biểu hiện ở 25%. con cái và trong lần mang thai đầu tiên của cô ấy có thể không được biết đến. Các vấn đề về di truyền cũng có thể bị nghi ngờ nếu một phụ nữ đã sinh con đầu lòng và sau đó bị sảy thai nhiều lần liên tiếp.
Các nguyên nhân gây vô sinh có thể có vẻ tầm thường
Hiếm có nhưng xảy ra trường hợp vợ chồng không ra giống, ví như không tính được ngày dễ thụ thai, vì tuân thủ nguyên tắc kiêng cữ (càng yêu nhau càng kém chất lượng con giống ?!). Sau đó, một cuộc trò chuyện thực tế với bác sĩ là đủ và người phụ nữ thường có thai.
Lý do cho vấn đề thụ thai cũng là ... tâm lý. Căng thẳng liên tục và trầm cảm - có thể do nhiều lần cố gắng mang thai không thành công - làm gián đoạn việc bài tiết các hormone kiểm soát hoạt động của buồng trứng và tinh hoàn. Các bác sĩ ước tính rằng liệu pháp tâm lý có tác dụng tích cực trong khoảng 1/3 các trường hợp hiếm muộn trong hôn nhân. Tuy nhiên, chỉ 6-15 phần trăm trong số họ gặp vấn đề như vậy. các cặp vợ chồng đi khám hiếm muộn. Phần còn lại phải được kiểm tra. Có rất nhiều trong số chúng, nhưng không phải lúc nào bạn cũng phải trải qua tất cả.
Chẩn đoán vô sinh
Tại phòng khám hiếm muộn, người đàn ông được khám trước. Vì lý do đơn giản - nó đòi hỏi ít nghiên cứu hơn. Người cha tiềm năng phải xét nghiệm chất lượng tinh dịch, và nếu cần, xét nghiệm máu, kiểm tra nồng độ hormone trong máu, siêu âm và làm karyotype (bộ nhiễm sắc thể). Đôi khi một xét nghiệm cũng được thực hiện để tìm sự hiện diện của các kháng thể tấn công tinh trùng của chính bạn. Khi không có tinh trùng trong tinh dịch, sinh thiết tinh hoàn sẽ được thực hiện.
Người mẹ tiềm năng có nhiều bài kiểm tra hơn và chúng phức tạp hơn. Điều này bắt đầu bằng việc khám phụ khoa, đánh giá sức khỏe tổng quát và phân tích máu. Nó được kiểm tra nếu một phụ nữ đang rụng trứng và khi nào. Bác sĩ cũng yêu cầu kiểm tra mức độ hormone vào từng ngày của chu kỳ và siêu âm qua ngã âm đạo. Anh ấy cũng có thể giới thiệu bạn đến các bài kiểm tra khác. Hysterosalpingography là đánh giá hình dạng của tử cung và sự thông thương của các ống dẫn trứng trên cơ sở chụp X-quang. Thông tin tương tự được cung cấp bởi hysterosalpingosonography được thực hiện với việc sử dụng siêu âm. Nội soi ổ bụng là đánh giá tử cung, buồng trứng và ống dẫn trứng bằng cách sử dụng một ống nội soi đưa vào khoang bụng.
Điều trị vô sinh - thụ tinh
Nếu các thử nghiệm này không cho thấy bất kỳ điểm bất thường nào, các đối tác sẽ trải qua cái gọi là kiểm tra hậu kỳ. Nó bao gồm việc kiểm tra chất nhầy cổ tử cung vài giờ sau khi giao hợp. Nó có thể trở thành một rào cản đối với các tế bào tinh trùng. Sau đó, cặp vợ chồng có thể hưởng lợi từ thụ tinh trong tử cung. Các chỉ định điều trị này cũng là giảm các thông số tinh dịch. Nó cũng được sử dụng khi sử dụng tinh trùng đông lạnh từ người hiến tặng hoặc bạn tình, nếu nguyên nhân vô sinh không thể xác định được hoặc các đối tác không thể giao hợp, ví dụ như do khuyết tật.
Điều kiện để thụ tinh là sự thông thoáng của ống dẫn trứng. Cặp đôi cũng phải vượt qua các xét nghiệm vi khuẩn học và vi rút học (HIV, viêm gan B và C, WR).
Trước khi tiến hành thủ thuật, bạn phải tuân thủ quy định hạn chế 2 hoặc 4 ngày. Sau đó, trong khi người phụ nữ rụng trứng, bạn tình sau khi thủ dâm sẽ cho tinh dịch vào một hộp đựng vô trùng.
Trước khi thụ tinh, tinh dịch được làm sạch và xử lý đặc biệt, nhờ đó các thông số của nó được cải thiện.
Sử dụng một ống thông đặc biệt và một ống tiêm, chúng được đưa trực tiếp vào tử cung. Từ đó, tinh trùng di chuyển đến bầu của ống dẫn trứng, nơi trứng được thụ tinh. Cơ hội mang thai lần đầu tiên là 5-19%.
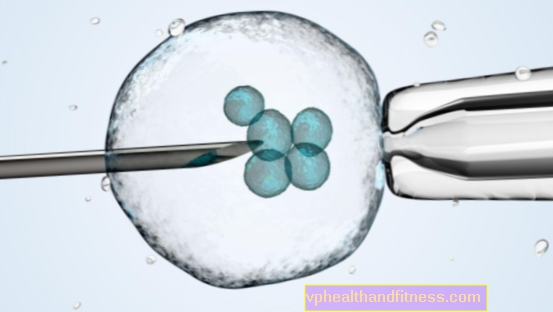
Điều trị vô sinh trong ống nghiệm và vô sinh trong ống nghiệm (IVF)
Phương pháp thụ tinh này được gọi là "in vitro", có nghĩa là "trong kính". Nó được sử dụng khi người phụ nữ không có ống dẫn trứng hoặc chúng bị tắc; khi sự rụng trứng bị suy giảm và các nang Graaf không ra khỏi trứng trưởng thành; trong những trường hợp nặng, không được điều trị của hội chứng buồng trứng đa nang hoặc lạc nội mạc tử cung. IVF cũng được sử dụng khi tinh dịch của người đàn ông có ít tinh trùng di động và không thể thực hiện thụ tinh trong tử cung. Các bác sĩ cũng khuyến nghị kỹ thuật này cho các cặp vợ chồng đã mong có con được vài năm và rất khó xác định nguyên nhân.
Đầu tiên, một người phụ nữ cần trải qua quá trình kích thích nội tiết tố của buồng trứng - thông thường cô ấy sẽ được tiêm hormone. Khi buồng trứng đã trưởng thành, bác sĩ sẽ tiến hành chọc (chọc bằng kim đặc biệt vào các túi Graaf) bằng cách đi vào âm đạo. Thủ tục được thực hiện dưới sự kiểm soát của siêu âm, thường là dưới gây mê toàn thân. Vì nhiều trứng thường trưởng thành trong quá trình kích thích nội tiết tố, bác sĩ thường thu thập vài đến chục trứng cùng một lúc. Chúng đi đến một chất lỏng dinh dưỡng đặc biệt. Sau đó, tinh trùng của đối tác được thêm vào họ. Sau khoảng 18 giờ, bác sĩ sẽ kiểm tra quá trình thụ tinh đã diễn ra hay chưa. Thường xuyên nhất là từ 60 đến 80 phần trăm. trứng được thụ tinh bởi tinh trùng.
48-72 giờ sau khi chọc thủng, khi phôi được phân chia thành 2-8 phôi bào (tế bào), chúng được đưa trực tiếp vào khoang tử cung bằng ống thông. Ở những phụ nữ trẻ hơn, không có tiền sử bệnh lý, bác sĩ sẽ cấy 1-2 phôi vào tử cung. Những người lớn tuổi hơn và những người có chu kỳ thụ tinh trong ống nghiệm không thành công - 3. Điểm chính là tăng xác suất phôi làm tổ trong tử cung. Điều xảy ra là tất cả các phôi đều chấp nhận và sinh đôi trên thế giới (18%) hoặc sinh ba (4%).
Các phôi còn lại được đông lạnh trong nitơ lỏng để sử dụng nếu lần đầu tiên trong ống nghiệm không thành công (20-40% thành công).
Nhờ phương pháp thụ tinh ống nghiệm ở Mỹ, 10.000 em bé được sinh ra mỗi năm. trẻ em ở Tây Âu - khoảng 8 nghìn. Cô gái thụ tinh trong ống nghiệm đầu tiên của chúng tôi sinh năm 1987 tại Viện Phụ sản và Bệnh Phụ nữ, Đại học Y Białystok. Kể từ đó, chỉ có hơn 2.000 trẻ em được sinh ra ở Ba Lan. ống nghiệm trẻ em.
Điều trị vô sinh - vi mô
Nói cách khác, tiêm vào tế bào chất (ICSI) được sử dụng khi nguyên nhân gây vô sinh là giảm thông số tinh trùng hoặc số lượng ít hoặc chất lượng buồng trứng có vấn đề được thu thập trong quá trình chọc dò.
Nếu quá trình sản xuất tinh trùng được bảo tồn trong tinh hoàn, nhưng không có tinh dịch (ví dụ như tắc ống dẫn tinh, xuất tinh ngược vào bàng quang), đôi khi có thể yêu cầu sinh thiết tinh hoàn hoặc mào tinh để lấy tinh trùng. Nó được thực hiện dưới gây mê toàn thân. Đôi khi tài liệu thu thập được tìm kiếm trong phòng thí nghiệm trong một thời gian dài để cuối cùng chiết xuất ra tinh trùng tốt nhất (đôi khi có thể chỉ chọn một).
Phương pháp ICSI bao gồm việc đưa một tinh trùng duy nhất vào trứng đã được thu thập bằng một micropipette. Nó được đưa vào bằng cách xuyên qua lớp vỏ trong suốt vào tế bào chất của noãn. Phần còn lại như trong phương pháp in vitro. Hiệu quả của ICSI được ước tính là 30-90 phần trăm.
Mang thai sau khi thụ tinh ống nghiệm
Khoảng hai tuần sau khi phôi vào tử cung, người phụ nữ nên xét nghiệm máu để biết mình có thai hay không. Tuy nhiên, không phải lúc nào xét nghiệm này cũng dự đoán sự phát triển bình thường của thai kỳ. Để tăng cơ hội làm tổ của phôi và quá trình mang thai thích hợp, người phụ nữ phải được dùng thuốc hỗ trợ trước khi sử dụng phôi và trong ba tháng đầu sau khi thụ thai.
Những phụ nữ mang thai trải qua quá trình thụ thai nhân tạo thường sinh đúng ngày. Đôi khi, đặc biệt là với cái gọi là đa thai mà họ sinh sớm hơn. Một số chọn sinh mổ.
Ngân hàng tinh dịch
Khi một người đàn ông không sản xuất tinh trùng hoặc họ không thể thụ tinh với trứng (ngay cả trong quá trình điều hòa vi mô) hoặc là người mang khuyết tật di truyền gây ra, ví dụ, vô sinh hoặc sẩy thai ở bạn tình, hoặc nếu có khả năng cao truyền khuyết tật cho con cái - thì cặp vợ chồng có thể được hưởng lợi từ tinh dịch gửi trong một ngân hàng đặc biệt (có ba ở Ba Lan).
Người hiến tinh trùng phải từ 35 tuổi trở lên, không sử dụng chất kích thích (thuốc lá, rượu bia, ma túy), đã có con riêng, khỏe mạnh, trình độ văn hóa tối thiểu trở lên, ngoại hình đẹp. Nó được kiểm tra toàn diện (bao gồm cả các bệnh lây truyền qua đường tình dục).
Cảnh báo!
- Sau khi sẩy thai, một cặp vợ chồng nên đợi từ ba đến sáu tháng trước khi cố gắng thụ thai lại. Cơ thể người phụ nữ phải có thời gian để phục hồi.
- Một cặp vợ chồng đã có con từ chu kỳ thụ tinh trong ống nghiệm có thể từ bỏ phần phôi đông lạnh còn lại và hiến tặng cho một cặp vợ chồng hiếm muộn khác.
Chi Phí Điều Trị Vô Sinh Bao Nhiêu?
Trong phòng khám nhà nước
- Thụ tinh nhân tạo - PLN 400 + thuốc
- thụ tinh trong ống nghiệm
- 1 chu kỳ: 2,5-3,5 nghìn PLN + thuốc (PLN 2-3 nghìn)
- tiêm vào tế bào chất
- 1 chu kỳ: 3-4 nghìn PLN + thuốc (PLN 2-3 nghìn)
Tại các phòng khám tư nhân
- thụ tinh - PLN 700-900
- thụ tinh trong ống nghiệm
- 1 chu kỳ: 4,5-6,5 nghìn PLN
- tiêm vào tế bào chất
- 1 chu kỳ: 5,5-7,5 nghìn PLN
"Zdrowie" hàng tháng