Tử cung là một trong những cơ quan nội tạng của hệ sinh dục nữ và có vai trò quan trọng nhất đối với quá trình sinh sản của con người. Nó được kết nối với âm đạo và các ống dẫn trứng. So với các cơ quan khác, tử cung là cơ quan nhỏ nhưng cũng là cơ quan có khả năng tăng thể tích lên gấp nhiều lần để thai nhi đang lớn có thể tự do phát triển. Tìm hiểu về cấu tạo của tử cung và các chức năng của nó cũng như tìm hiểu các bệnh về tử cung.
Tử cung (vĩ độ. tử cung) có hình dạng giống quả lê hoặc, như một số người mô tả, là đầu của một con bò đực khi nhìn từ phía trước. Nếu quan sát tử cung từ bên cạnh, bạn sẽ thấy phần trước của tử cung dẹt và phần sau hơi lồi. Tử cung lớn bao nhiêu?
Thông thường tử cung dài khoảng 7 cm và rộng 4 cm. Độ dày của nó là 2,5 cm, mặc dù nó có thể thay đổi một chút tùy thuộc vào trọng lượng của người phụ nữ. Tử cung được xây dựng và phát triển đúng cách sẽ nặng khoảng 50-60 g, khi mang thai, tử cung tăng thể tích lên nhiều lần. Thể tích tiêu chuẩn của nó chỉ là vài ml, nhưng đến tháng thứ 9 của thai kỳ, nó có thể tăng lên tới 5 lít.
Mục lục:
- Xây dựng
- Xây dựng không chính xác
- Chức năng
- Bệnh tật
- polyp tử cung
- u xơ tử cung
- viêm nội mạc tử cung (viêm nội mạc tử cung, viêm nội mạc tử cung)
- viêm cổ tử cung
- ung thư nội mạc tử cung
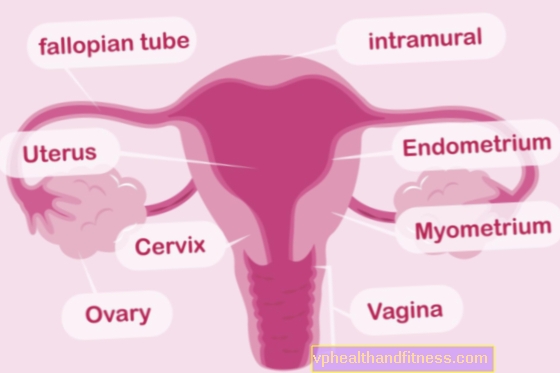
Tử cung: cấu trúc
Tử cung nằm ở trung tâm của khoang chậu giữa hậu môn và bàng quang.
Có hai bề mặt và hai cạnh trong tử cung. Mặt trước phẳng và được gọi là mặt phồng rộp, còn mặt sau lồi là mặt ruột. Cả hai bề mặt gặp nhau ở bờ phải và bờ trái.
Từ phía dưới, tử cung được kết nối với âm đạo, ở phần trên của nó có các ống dẫn trứng, qua đó nó được kết nối với buồng trứng.
Tử cung được bao quanh bởi những gì được gọi là màng đệm, hoặc màng thanh dịch là một phần của phúc mạc. Các dây chằng và các mô xơ nâng đỡ tử cung.
Trong thời kỳ mang thai, đáy tử cung thay đổi vị trí, cao dần về phía xương ức, nhưng về cuối thì tụt xuống ngang với rốn.
Về mặt giải phẫu, tử cung được tạo thành từ bốn phần. Những người đang có:
- Cổ tử cung, chủ yếu được làm bằng mô liên kết đàn hồi. Niêm mạc của ống cổ tử cung tiết ra chất kiềm tạo điều kiện cho tinh trùng xâm nhập. Trong tử cung có thai, cổ tử cung hoạt động như một cơ vòng đóng.
- Eo tử cung là một vài mm của ống cổ tử cung, bên dưới lỗ mở bên trong.
- Thân tử cung (bao gồm cả khoang tử cung) được cấu tạo chủ yếu bởi cơ trơn. Các bức tường bên trong của nó được lót bằng lớp niêm mạc của khoang tử cung (nội mạc tử cung), cần thiết cho sự làm tổ của trứng đã thụ tinh. Trong khoang tử cung, phôi thai đang trưởng thành, và sau đó là thai nhi.
- Đáy tử cung là phần xa nhất của cơ thể tử cung. Phần đáy của tử cung kết nối với các bộ phận tử cung của ống dẫn trứng.
Tử cung: cấu trúc bất thường
Tử cung được xây dựng và đặt đúng vị trí có cơ thể hơi hướng về phía trước so với xương chậu (cái gọi là cơ gấp trước). Tuy nhiên, người ta ước tính rằng ở khoảng 20% phụ nữ, cơ tử cung hướng về phía sau. Đây được gọi là Co thắt tử cung, mà cho đến gần đây được coi là một thay đổi bệnh lý. Hiện tại, hình dạng tử cung này được coi là bình thường. Tử cung bị co lại có thể gây khó khăn cho việc thụ thai hoặc gây đau khi giao hợp. Tuy nhiên, đối với quá trình mang thai, phản xạ co thắt không thành vấn đề, vì khi tử cung lớn lên, nó sẽ tìm thấy một vị trí thuận tiện cho chính mình và góc vị trí thường thay đổi một cách tự nhiên.
Tử cung phát triển trong thời kỳ con gái còn trong bụng mẹ. Trong giai đoạn này, các khiếm khuyết khác nhau trong cấu trúc của nó cũng có thể phát sinh.
Tỷ lệ dị tật tử cung ước tính khoảng 3-4%. Tỷ lệ này tăng lên đến 5-10% ở những phụ nữ bị sẩy thai liên tiếp và lên đến 25% ở những phụ nữ bị sẩy thai muộn và sinh non.
Dị tật bẩm sinh của tử cung được phân thành các nhóm:
Nhóm I - không bẩm sinh hoặc rối loạn phát triển cổ tử cung. Với những phụ nữ bị khiếm khuyết này, cách duy nhất để có con là thụ tinh trong ống nghiệm.
Nhóm II - tử cung không có vỏ (khoảng 10% khuyết tật). Các khiếm khuyết phát sinh do sự kìm hãm sự phát triển của một trong các dòng chảy Muller. Một ống dẫn trứng duy nhất cũng được nhìn thấy thường xuyên nhất vì ống còn lại, giống như một phần của tử cung, chưa phát triển. Trong một số trường hợp, phần thứ hai của tử cung hiện diện, nhưng trong giai đoạn phát triển còn sót lại (cái gọi là sừng tiền đình).
Nhóm III - tử cung đôi (khoảng 8% các dị tật). Nó phát sinh trong trường hợp không có sự hợp nhất của dây dẫn Muller. Nó dẫn đến việc tăng gấp đôi cơ thể và cổ tử cung, và đôi khi cả âm đạo. Phụ nữ có khiếm khuyết này thường không có bất kỳ triệu chứng nào có thể thu hút sự chú ý đến những bất thường. Tử cung đôi có thể dẫn đến sẩy thai hoặc thai nhi bị dị tật và cái gọi là sẩy thai sớm (khoảng 2%). Một phụ nữ có tử cung đôi có thể không gặp bất kỳ vấn đề gì trong việc thụ thai và chấm dứt thai kỳ (khoảng 20%).
Nhóm IV - tử cung hai sừng. Nó phát sinh với sự hợp nhất không hoàn toàn của các dây Muller. Nó được đặc trưng bởi sự hiện diện của một cổ tử cung và một thân tử cung với các sừng riêng biệt. Nó chiếm khoảng 30% tất cả các dị tật ở tử cung. Cơ hội sinh nở đúng thời gian dự kiến là hơn 60%, nhưng một số bác sĩ cho rằng khả năng thai phụ bị dị tật này sẽ bị đình chỉ thai nghén là thấp hơn.
Nhóm V - tử cung có vách ngăn, do sự tái hấp thu vách ngăn bất thường giữa các ống dẫn sữa của Muller. Vách ngăn có thể tách toàn bộ tử cung, điều này làm xấu đi tiên lượng thai nghén và chấm dứt. Trong chẩn đoán khuyết tật này, siêu âm qua ngã âm đạo ba chiều và nội soi tử cung chẩn đoán có tầm quan trọng lớn nhất. Khiếm khuyết này có thể được loại bỏ bằng cách thực hiện phẫu thuật nội soi tử cung. Sau khi cắt bỏ vách ngăn trong tử cung, tỷ lệ sẩy thai giảm từ 88% xuống 14% và tỷ lệ sinh đủ tháng tăng từ 3% lên 80%.
Nhóm VI - tử cung vòng cung. Nó được coi là một dạng tử cung bình thường và không liên quan đến việc tăng nguy cơ sẩy thai và sinh non.
Tử cung: chức năng
Cổ tử cung, là kênh nối âm đạo với khoang tử cung, gần nhất với đường sinh dục. Cổ tử cung đóng vai trò quan trọng trong quá trình thụ tinh và mang thai. Đây là đường đi của tinh trùng từ âm đạo vào sâu bên trong đường sinh dục, và đây là nơi quyết định số phận của chúng.
Tùy thuộc vào từng giai đoạn của chu kỳ kinh nguyệt, chất kiềm do niêm mạc cổ tử cung tiết ra có thể là hàng rào tự nhiên đối với tinh trùng hoặc là môi trường thuận lợi giúp chúng di chuyển nhanh hơn. Nếu quá trình thụ tinh xảy ra, cổ tử cung sẽ đóng lại khi mang thai để bảo vệ thai nhi khỏi các tác nhân bên ngoài.
Phía sau cổ tử cung là eo tử cung, một chỗ hẹp vài mm ngăn cách cổ tử cung với thân tử cung. Cơ thể là phần lớn nhất của tử cung.
Trong đó, khoang tử cung được phân biệt, tức là một nơi quan trọng cho quá trình thụ tinh và sau đó là sự phát triển của thai nhi.Chính trong niêm mạc của khoang tử cung, trứng đã thụ tinh sẽ làm tổ (quá trình thực hiện).
Sau đó, từ niêm mạc của khoang và cái gọi là màng đệm, nhau thai được hình thành, tức là nơi thai nhi phát triển và cung cấp oxy và chất dinh dưỡng cho đứa trẻ. Các chất cặn bã cũng được thải ra ngoài qua nhau thai.
Thân tử cung được cấu tạo bởi các cơ trơn. Các cơn co thắt của họ vào cuối thai kỳ giúp em bé được sinh ra. Đáy tử cung là phần sâu nhất của tử cung. Vị trí của nó giúp xác định tuổi của thai nhi.
Tử cung: bệnh
Giống như tất cả các cơ quan trên cơ thể chúng ta, tử cung cũng là nơi hứng chịu nhiều bệnh tật. Không ai trong số họ tốt hơn nên xem thường vì họ có thể vô sinh và đôi khi đe dọa tính mạng.
Polyp tử cung
Polyp tử cung là những phần niêm mạc phát triển quá mức có thể phát triển ở nhiều bộ phận khác nhau của cơ thể, chẳng hạn như tử cung, nhưng cũng có thể ở mũi, tai, thực quản và thanh quản. Nguy cơ phát triển polyp tử cung cao hơn khi mất cân bằng nội tiết tố, và đặc biệt là khi có nồng độ estrogen cao.
Polyp không gây ra bất kỳ triệu chứng đặc trưng hoặc riêng biệt. Nhưng, khi phát triển lớn, chúng sẽ gây chảy máu bất thường trong chu kỳ kinh nguyệt và khi giao hợp. Chúng cũng có thể gây ra kinh nguyệt kéo dài.
Polyp có thể gây khó mang thai hoặc gây sẩy thai. Chúng được điều trị bằng liệu pháp hormone hoặc nạo. Càng ngày, kính soi mô càng được sử dụng để loại bỏ các polyp, tức là một mỏ vịt được kết thúc bằng một máy ảnh, cho phép bạn nhìn thấy ngay cả những polyp rất nhỏ và loại bỏ chúng. Sau đó, chúng được đưa đi kiểm tra mô bệnh học để xem chúng có chứa các tế bào ung thư hay không. Nếu đúng như vậy, tử cung của bạn có thể cần phải cắt bỏ.
U xơ tử cung
U xơ tử cung là một trong những khối u lành tính phổ biến nhất của cơ quan sinh sản nữ. Người ta ước tính rằng khoảng 40% phụ nữ từ 35 đến 55 tuổi mắc bệnh này.
Nhiều phụ nữ không biết mình bị u xơ tử cung vì chúng thường không đưa ra bất kỳ triệu chứng nào. Cảm giác khó chịu xảy ra khi các khối u phát triển lớn hơn và gây ra hiện tượng chảy máu kinh nguyệt nhiều và kéo dài hoặc đau đớn.
Các khối u được phát hiện khi khám phụ khoa, siêu âm trong tử cung, chụp cắt lớp vi tính, chụp cộng hưởng từ hoặc trong quá trình nội soi tử cung, tức là nội soi buồng tử cung.
Myomas được cấu tạo từ cơ trơn, giống như thành tử cung. Chúng được hình thành khi các tế bào cơ nhân lên quá mức ở một vùng của cơ quan và tạo thành khối u ở đó, tức là u cơ. Nó thường là một cấu trúc hình cầu nằm trong tử cung.
Tùy thuộc vào nơi chúng phát sinh, u xơ tử cung được phân biệt:
- lớp dưới niêm mạc - phình vào khoang tử cung
- phụ - nằm dưới màng bao bọc tử cung từ bên ngoài
- trong cơ - nằm bên trong thành tử cung
- pedunculated - chúng di động, giống như một cái nút trên chân và có thể gợi ý khối u buồng trứng
Sự hiện diện của u xơ tử cung có thể được chứng minh bằng:
- kinh nguyệt nhiều
- đau ở bụng dưới hoặc ở khu vực của lưng dưới
- tiết dịch âm đạo
- đau khi quan hệ tình dục
- cảm giác đầy bụng hoặc nặng ở vùng bụng dưới, bụng to lên
- đi tiểu thường xuyên
- táo bón dai dẳng
- sốt kèm theo đau bụng
- co thắt mạnh
- thiếu máu
- chảy máu giữa các kỳ kinh
- khó mang thai
Quyết định bắt đầu điều trị được thực hiện bởi bác sĩ có tính đến kích thước và số lượng khối u, vị trí, tốc độ phát triển, các triệu chứng và bệnh tật của bệnh nhân, tuổi của cô ấy, kế hoạch sinh sản, kỳ vọng và sở thích.
Những thay đổi nhỏ không gây khó chịu chỉ cần quan sát. Sau đó cần thực hiện siêu âm âm đạo sáu tháng một lần.
Cần điều trị khi khối u xơ lớn, chảy máu nhiều, thiếu máu và gây đau đớn. Sự can thiệp y tế nhanh chóng cũng rất cần thiết khi chúng đang phát triển nhanh chóng. Sau đó, có nghi ngờ rằng u cơ đã chuyển thành sarcoma, tức là một khối u ác tính. Thống kê y tế báo cáo rằng điều này xảy ra ít hơn 1/100 u xơ tử cung.
Viêm nội mạc tử cung (viêm nội mạc tử cung, viêm nội mạc tử cung)
Viêm nội mạc tử cung thường là kết quả của việc nạo không đúng cách hoặc một biến chứng sau khi sinh con. Đây là kết quả của việc vi khuẩn được chuyển từ âm đạo vào tử cung. Biểu hiện viêm nhiễm là ra máu lấm tấm, chảy máu và đau vùng bụng dưới. Đôi khi có nhiệt độ tăng cao. Nếu không được điều trị, viêm nội mạc tử cung có thể tạo thành kết dính và có thể dẫn đến vô sinh.
Viêm cổ tử cung
Viêm cổ tử cung là một tình trạng phổ biến. Theo số liệu ước tính, nó ảnh hưởng đến khoảng 50% phụ nữ. Nguyên nhân phổ biến nhất là nhiễm trùng. Bệnh có hai dạng: cấp tính và mãn tính.
Viêm cổ tử cung cấp tính thường do một bệnh lây truyền qua đường tình dục như bệnh chlamydiosis, bệnh lậu, mụn rộp sinh dục và virus u nhú ở người (HPV). Nó có thể liên quan đến dị ứng với, ví dụ, các sản phẩm vệ sinh thân mật hoặc chất diệt tinh trùng.
Viêm cổ tử cung mãn tính là một tác dụng phụ thường gặp khi chuyển dạ.
Các triệu chứng của viêm cổ tử cung có thể bao gồm:
- chảy máu âm đạo bất thường
- đau âm đạo
- đau khi giao hợp
- đau lưng
- cảm giác áp lực trong xương chậu
- tiết dịch âm đạo màu trắng hoặc xám, có mùi khó chịu
Viêm cổ tử cung thường được điều trị bằng thuốc kháng sinh. Nếu không được điều trị, nó có thể dẫn đến các biến chứng nghiêm trọng, bao gồm khô khan.
Ung thư cổ tử cung
Ung thư cổ tử cung phát triển do nhiễm vi rút gây u nhú ở người (HPV). Hầu hết phụ nữ phát hiện ra tình trạng của mình quá muộn, mặc dù ung thư có thể dễ dàng phát hiện bằng xét nghiệm phết tế bào cổ tử cung thông thường. Việc phát hiện sớm ung thư cho phép thực hiện một thủ thuật không xâm lấn, sau đó các biến chứng rất hiếm.
Ở Ba Lan, chỉ có 40% phụ nữ được chữa khỏi vì họ đến gặp bác sĩ với dạng ung thư giai đoạn cuối.
Các triệu chứng ung thư cổ tử cung có thể bao gồm:
- chu kỳ kinh nguyệt không đều
- chảy máu sau khi giao hợp
- chảy máu sau khi mãn kinh
- tiết dịch âm đạo có mùi hôi
- táo bón
- bầu dục
- đau bụng dưới và vùng thắt lưng
Ung thư nội mạc tử cung
Không phải tất cả các nguyên nhân gây ung thư nội mạc tử cung đều được tìm hiểu đầy đủ, nhưng ai cũng biết nếu phát hiện sớm thì hoàn toàn có thể chữa khỏi. Vì vậy, mọi phụ nữ nên đi khám bác sĩ phụ khoa thường xuyên và làm xét nghiệm tế bào học và siêu âm đầu dò âm đạo.
Phụ nữ chưa sinh con, phụ nữ trên 40 tuổi và phụ nữ thừa cân trong thời kỳ tiền mãn kinh hoặc trong thời kỳ mãn kinh đặc biệt dễ bị ung thư tử cung.
Ung thư nội mạc tử cung có thể biểu hiện như:
- chảy máu âm đạo khi nó không được mong đợi xảy ra (ví dụ: giữa các kỳ kinh nguyệt hoặc sau khi mãn kinh)
- tiết dịch âm đạo màu nâu
- đau ở bụng dưới
- đau và chảy máu khi giao hợp
- điểm yếu chung
- giảm cân không có lý do rõ ràng.
Đồng thời đọc các bài viết khác về tử cung:
- Nạo buồng tử cung: là gì?
- Co thắt tử cung: biểu hiện của bệnh gì?
- IUD: phương pháp tránh thai này hoạt động như thế nào?
- Dị dạng tử cung: nguyên nhân và triệu chứng
- Dị tật tử cung và mang thai: có nguy hiểm không?
- Sa tử cung: nguyên nhân, triệu chứng, điều trị

Đọc thêm bài viết của tác giả này